Protocoles IRM cérébrale : guide pratique pour radiologues
list Sommaire expand_more
- Introduction
- Définition et concepts clés
- Indications cliniques et objectifs
- Techniques et protocoles
- IRM
- TDM
- ├ëchographie / Radiographie / Médecine nucléaire
- Interprétation et signes radiologiques
- Signes majeurs
- Diagnostics différentiels et pièges
- Qualité, sécurité et dose
- IA en radiologie et automatisation du compte rendu
- Workflow PACS/RIS et standardisation
- Cas cliniques types
- Cas 1
- Cas 2
- Cas 3
- Modèles de compte rendu et checklists
- FAQ
- Quelle est la différence entre une IRM 1.5T et 3T ?
- Quand l’injection de gadolinium est-elle nécessaire pour une IRM cérébrale ?
- Quels sont les principaux risques liés à l’IRM cérébrale ?
- Peut-on faire une IRM cérébrale chez une femme enceinte ?
- Quels sont les artefacts les plus courants en IRM cérébrale et comment les gérer ?
- L’IRM cérébrale peut-elle détecter toutes les formes de tumeurs cérébrales ?
- Quels sont les critères de qualité d’une IRM cérébrale ?
- Glossaire
- Conclusion
Avertissement : Cet article est destiné aux professionnels de santé et étudiants en médecine à des fins d’information générale et d’optimisation des compétences diagnostiques. Il ne constitue en aucun cas un avis médical, un diagnostic ou un traitement, et ne remplace pas une consultation médicale professionnelle. La pratique clinique doit toujours être adaptée à chaque patient, en tenant compte des données cliniques, des antécédents et des dernières recommandations en vigueur.
Introduction
L’Imagerie par Résonance Magnétique (IRM) cérébrale est une modalité d’imagerie fondamentale en neurologie, offrant une visualisation détaillée des structures encéphaliques et de leurs pathologies. Pour les étudiants en médecine et les jeunes radiologues, maîtriser les protocoles IRM cérébrale est essentiel pour acquérir des compétences diagnostiques solides. Ce guide pratique a pour objectif de synthétiser les séquences clés et de prodiguer des conseils d’optimisation, vous permettant ainsi d’aborder avec confiance l’interprétation des examens et d’améliorer la pertinence de vos diagnostics. Une compréhension approfondie des différents protocoles garantit une acquisition d’images de qualité, indispensable à une prise en charge optimale du patient.
Définition et concepts clés
L’IRM cérébrale est une technique d’imagerie non invasive qui utilise un champ magnétique puissant et des ondes radio pour produire des images détaillées du cerveau et des structures adjacentes. Contrairement à la tomodensitométrie (TDM), elle n’implique pas l’utilisation de rayonnements ionisants, ce qui la rend particulièrement adaptée pour des suivis répétés ou chez des populations sensibles. Les images sont générées en détectant les signaux émis par les protons d’hydrogène des tissus corporels, qui réagissent différemment selon leur environnement biochimique.
Les différents contrastes en IRM sont obtenus gr├óce à des séquences spécifiques qui modulent les temps de relaxation T1, T2 et la densité de protons. La pondération T1, par exemple, met en évidence les tissus à temps de relaxation courts, comme la graisse ou le liquide céphalo-rachidien (LCR) après injection de contraste. La pondération T2, elle, est sensible aux œdèmes et aux lésions inflammatoires, o├╣ le LCR apparaît hyperintense. La maîtrise de ces principes est la première étape vers une interprétation correcte des images cérébrales et la mise en place de protocoles IRM cérébrale pertinents.
Indications cliniques et objectifs
L’IRM cérébrale est indiquée dans un large éventail de pathologies neurologiques, allant des céphalées chroniques aux troubles cognitifs, en passant par les suspicions d’accident vasculaire cérébral (AVC) ou de tumeurs cérébrales. Ses objectifs principaux sont de détecter, caractériser et suivre les lésions, d’évaluer l’étendue des processus pathologiques et de guider les décisions thérapeutiques. Par exemple, en cas de suspicion d’AVC, une IRM permet de distinguer rapidement un AVC ischémique d’un AVC hémorragique, information cruciale pour la prise en charge.
L’IRM est également précieuse pour l’exploration de maladies démyélinisantes comme la sclérose en plaques, les épilepsies, les pathologies infectieuses ou inflammatoires du système nerveux central, et les malformations congénitales. Bien qu’elle soit une modalité puissante, elle possède des limites, notamment pour la détection de calcifications ou des lésions osseuses corticales fines, pour lesquelles la TDM peut être supérieure. La présence de contre-indications absolues, comme les pacemakers non compatibles IRM ou les corps étrangers métalliques intracr├óniens, doit toujours être vérifiée avant l’examen.
Techniques et protocoles
L’efficacité diagnostique de l’IRM cérébrale repose sur la sélection judicieuse des séquences et des paramètres d’acquisition. Un protocole standard inclut généralement plusieurs séquences, chacune conçue pour optimiser la visualisation de différents types de tissus ou de pathologies.
IRM
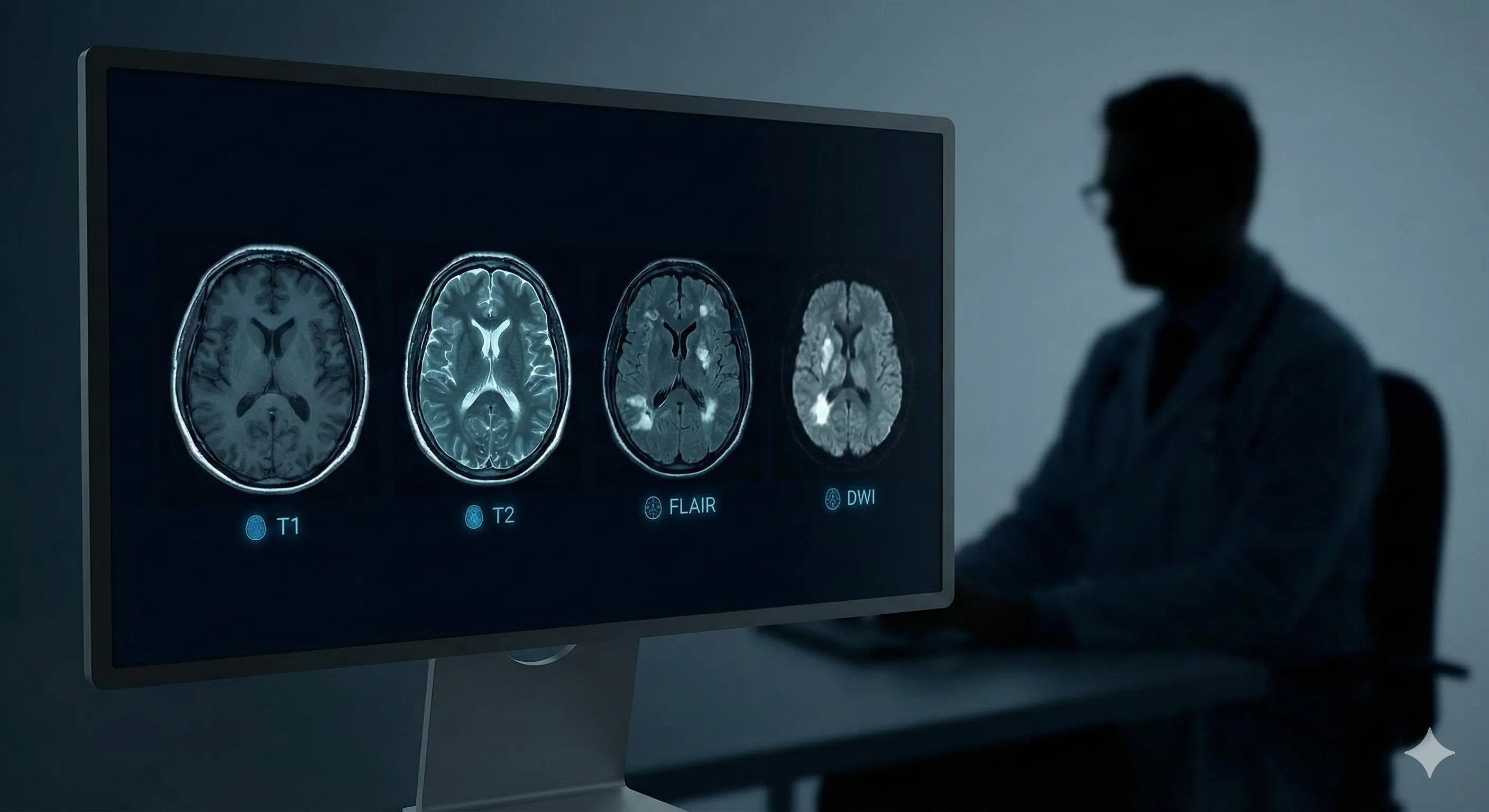
Les protocoles IRM cérébrale standardisés sont composés de plusieurs séquences clés. La séquence T1 est essentielle pour l’anatomie et après injection de contraste pour la détection de rupture de la barrière hémato-encéphalique. Elle montre les substances blanches en hyper, la substance grise en iso et le LCR en hypo. La séquence T2 met en évidence l’eau et les liquides, utile pour détecter les lésions œdémateuses ou inflammatoires. Le LCR est hyperintense. La séquence FLAIR (FLuid-Attenuated Inversion Recovery) est une séquence T2 o├╣ le signal du LCR est supprimé, rendant les lésions périventriculaires ou corticales plus visibles sans l’interférence du LCR hyperintense. C’est la séquence de choix pour la détection de plaques de sclérose en plaques ou de lésions ischémiques subaigu├½s.
La séquence DWI (Diffusion-Weighted Imaging) et son paramètre ADC (Apparent Diffusion Coefficient) sont fondamentales pour la détection précoce des AVC ischémiques, o├╣ la restriction de diffusion est un signe précoce d’ischémie cellulaire. D’autres séquences, telles que les séquences de susceptibilité magnétique (SWI ou GRE T2*) sont importantes pour la détection des hémorragies, des dépôts d’hémosidérine ou des calcifications, en raison de leur sensibilité aux produits de dégradation du sang. Pour affûter vos compétences diagnostiques dès maintenant et vous exercer à identifier ces séquences, n’hésitez pas à essayer Diagnomi.
TDM
La tomodensitométrie cérébrale reste une modalité d’imagerie de première ligne dans de nombreuses situations d’urgence, notamment en cas de traumatisme cr├ónien, de suspicion d’hémorragie intracérébrale aigu├½ ou pour exclure une contre-indication à la thrombolyse. Son acquisition rapide et sa capacité à détecter les calcifications et les saignements frais en font un outil indispensable. Les reconstructions multiplanaires et en 3D sont courantes et permettent une analyse détaillée des structures osseuses et parenchymateuses. La TDM utilise des rayonnements ionisants, et la dose doit être optimisée selon le principe ALARA (As Low As Reasonably Achievable), particulièrement chez les enfants.
├ëchographie / Radiographie / Médecine nucléaire
Bien que l’IRM et la TDM soient les piliers de l’imagerie cérébrale, d’autres modalités ont des rôles spécifiques. La radiographie standard du cr├óne est rarement utilisée en neurologie moderne, mais peut être utile pour la recherche de corps étrangers métalliques. L’échographie transfontanellaire est une technique non invasive de choix chez le nouveau-né et le jeune nourrisson pour le dépistage d’hémorragies, de malformations ou d’hydrocéphalie. En médecine nucléaire, la tomographie par émission de positons (TEP), notamment au 18F-FDG, est utilisée pour évaluer le métabolisme cérébral, essentielle dans la caractérisation des tumeurs cérébrales, la recherche de foyers épileptiques ou l’évaluation des démences.
Interprétation et signes radiologiques
L’interprétation d’une IRM cérébrale nécessite une approche systématique et une connaissance approfondie de l’anatomie normale et des signes pathologiques. Les différentes séquences doivent être analysées de manière complémentaire pour aboutir à un diagnostic précis.
Signes majeurs
Les signes radiologiques majeurs varient selon les pathologies. Par exemple, en cas d’AVC ischémique aigu, le signe le plus précoce sur l’IRM est la restriction de diffusion sur la séquence DWI. Une tumeur cérébrale peut se manifester par une masse avec effet de masse, un œdème péritumoral et une prise de contraste après injection de gadolinium sur les séquences T1. Les lésions de sclérose en plaques se caractérisent souvent par des plaques de démyélinisation hyperintenses en FLAIR, typiquement ovo├»des et perpendiculaires aux ventricules, avec ou sans prise de contraste selon leur activité.
L’identification des signes de compression, d’engagement, d’hydrocéphalie ou d’hémorragie est cruciale. Les micro-saignements, souvent invisibles sur les séquences T1 et T2 classiques, sont bien mis en évidence par les séquences de susceptibilité magnétique (SWI). La compréhension de ces signes permet d’orienter le diagnostic et la prise en charge.
Diagnostics différentiels et pièges
Un radiologue expérimenté sait que l’IRM cérébrale peut présenter des pièges diagnostiques. Par exemple, des lésions de leucoara├»ose liées à l’├óge peuvent être confondues avec des plaques de sclérose en plaques, d’o├╣ l’importance du contexte clinique. De même, un artéfact de flux sur les séquences angiographiques peut simuler une sténose vasculaire. Les variantes anatomiques normales, telles que les espaces de Virchow-Robin dilatés, peuvent parfois être interprétées à tort comme des lésions kystiques.
Pour éviter ces erreurs, il est crucial d’intégrer les données cliniques, les antécédents du patient et les résultats d’autres examens. L’utilisation d’une approche systématique, la comparaison avec des examens antérieurs et la consultation de ressources spécialisées sont des réflexes indispensables. Vous pouvez également améliorer votre approche diagnostique en consultant des articles tels que Construire un diagnostic différentiel pertinent : checklist pratique.
Qualité, sécurité et dose
La qualité de l’IRM est primordiale pour un diagnostic précis. Cela implique une bonne résolution spatiale, un rapport signal/bruit élevé et une absence d’artefacts significatifs. La sécurité du patient est une priorité absolue. Avant tout examen IRM, un dépistage rigoureux des contre-indications, notamment la présence de dispositifs métalliques ou électroniques, est essentiel. Les champs magnétiques puissants de l’IRM peuvent provoquer des déplacements ou des dysfonctionnements graves de ces implants.
Bien que l’IRM n’utilise pas de rayonnements ionisants, l’injection de produit de contraste à base de gadolinium n’est pas anodine. Elle est contre-indiquée en cas d’insuffisance rénale sévère en raison du risque de fibrose systémique néphrogénique. Les femmes enceintes doivent éviter l’IRM avec contraste, surtout au premier trimestre, et l’IRM elle-même ne doit être réalisée qu’en cas de nécessité absolue et après discussion multidisciplinaire. La Société Française de Radiologie (SFR) et l’European Society of Radiology (ESR) émettent régulièrement des recommandations pour optimiser la sécurité et la qualité des examens. Vous pouvez consulter leurs recommandations sur le site de la SFR pour des informations actualisées.
IA en radiologie et automatisation du compte rendu
L’intelligence artificielle (IA) révolutionne la radiologie, offrant des outils pour améliorer l’efficacité et la précision du diagnostic. Des algorithmes sophistiqués peuvent désormais assister les radiologues dans la détection de lésions subtiles, la segmentation automatique de structures anatomiques ou la quantification de paramètres importants (volumes lésionnels, degré d’atrophie). Ces outils sont particulièrement prometteurs pour optimiser les protocoles IRM cérébrale en proposant des acquisitions adaptées au contexte clinique.
L’automatisation du compte rendu, facilitée par l’IA et les outils de traitement du langage naturel, permet de générer des rapports structurés et standardisés. Cela améliore la lisibilité, réduit les erreurs et assure l’exhaustivité des informations. L’intégration de bases de données terminologiques comme RadLex et des standards DICOM est essentielle pour le développement d’outils interopérables. Diagnomi propose une solution innovante pour les étudiants et professionnels : un moteur d’IA qui aide à la rédaction de comptes rendus précis et conformes. Diagnostiquez avec Diagnomi et pratiquez sur des cas réels pour découvrir comment l’IA peut transformer votre pratique quotidienne.
Workflow PACS/RIS et standardisation
L’intégration des protocoles IRM cérébrale dans les systèmes PACS (Picture Archiving and Communication System) et RIS (Radiology Information System) est cruciale pour un workflow fluide et efficace. Les systèmes RIS gèrent la planification des rendez-vous, l’enregistrement des patients et la gestion des comptes rendus, tandis que les PACS sont responsables de l’archivage, de la distribution et de la visualisation des images. Une bonne interopérabilité entre ces systèmes permet un accès rapide aux images et aux informations cliniques, optimisant ainsi la prise de décision.
La standardisation des protocoles d’acquisition et des modèles de compte rendu est une démarche essentielle pour garantir la reproductibilité et la comparabilité des examens, quel que soit le centre d’imagerie. L’harmonisation des pratiques au niveau national et européen, par le biais de sociétés savantes comme la SFR, contribue à améliorer la qualité des soins et la sécurité des patients. Des checklists pré-examen et post-examen peuvent également être intégrées au workflow pour s’assurer que toutes les étapes cruciales sont respectées.
Cas cliniques types
Aborder des cas cliniques concrets est le meilleur moyen d’assimiler les protocoles IRM cérébrale et d’affiner vos compétences diagnostiques. Voici trois exemples.
Cas 1
Patiente de 45 ans présentant des céphalées récentes et des troubles visuels. L’IRM cérébrale est demandée pour rechercher une cause organique.
- Modalité de choix : IRM cérébrale avec injection de gadolinium.
- Séquences clés : T1 pré et post-contraste, T2, FLAIR, SWI, DWI.
- Findings clés : Une lésion ovo├»de avec un anneau de prise de contraste, entourée d’un œdème important sur les séquences T2/FLAIR, située dans la substance blanche pariétale droite. Pas de restriction de diffusion significative.
- Angle de reporting : Décrire précisément la localisation, la taille, les caractéristiques du signal et la prise de contraste de la lésion, ainsi que l’œdème périvasculaire. Mentionner l’effet de masse sur les structures adjacentes. Les diagnostics différentiels incluent une tumeur primaire ou secondaire, un abcès, ou une lésion démyélinisante atypique.
Cas 2
Homme de 70 ans, ayant subitement développé une hémiparésie gauche. Suspicion d’AVC aigu.
- Modalité de choix : IRM cérébrale en urgence.
- Séquences clés : DWI (avec carte ADC), FLAIR, T2*, angiographie par résonance magnétique (ARM) des artères intracr├óniennes.
- Findings clés : Une restriction de diffusion très précoce sur la DWI avec un ADC bas dans le territoire de l’artère cérébrale moyenne droite. Pas d’hémorragie visible sur la T2*. Le FLAIR peut être normal à ce stade aigu, ou montrer un discret hyper signal. L’ARM peut révéler une occlusion.
- Angle de reporting : Confirmer le diagnostic d’AVC ischémique aigu, spécifier le territoire vasculaire atteint et exclure une hémorragie intracr├ónienne. ├ëvaluer l’étendue de la lésion et les signes d’ischémie. Ce type de raisonnement est couvert dans des articles comme Le raisonnement clinique en 5 étapes : protocole simple et reproductible.
Cas 3
Jeune femme de 28 ans avec épisodes récurrents de troubles sensitifs et visuels. Suspicion de sclérose en plaques.
- Modalité de choix : IRM cérébrale et médullaire avec injection de gadolinium.
- Séquences clés : FLAIR (pour les plaques), T2, T1 pré et post-contraste, et séquences de susceptibilité magnétique (SWI).
- Findings clés : Multiples lésions hyperintenses sur les séquences FLAIR, typiquement ovo├»des, perpendiculaires aux ventricules et touchant le corps calleux. Certaines lésions peuvent prendre le contraste en phase aigu├½. Des lésions médullaires peuvent également être présentes.
- Angle de reporting : Décrire le nombre, la taille, la localisation et les caractéristiques des lésions. ├ëvaluer la dissémination spatiale et temporelle selon les critères de McDonald pour la sclérose en plaques.
Modèles de compte rendu et checklists
Un compte rendu IRM cérébrale structuré est essentiel pour une communication claire et efficace avec les cliniciens. Il doit inclure des informations clés et suivre une logique.
Sections essentielles d’un compte rendu IRM cérébrale :
- Informations patient : Nom, ├óge, date de l’examen.
- Historique clinique : Motif de l’examen, symptômes, antécédents pertinents.
- Technique : Type d’IRM (1.5T ou 3T), séquences réalisées (T1, T2, FLAIR, DWI, SWI, etc.), utilisation ou non de produit de contraste.
- Analyse systématique :
- Parenchyme cérébral : Substance blanche et grise, fosses postérieures, tronc cérébral, cervelet.
- Système ventriculaire : Taille, forme, présence d’hydrocéphalie.
- Espaces sous-arachnoïdiens : Sillons corticaux, citernes de la base.
- Squelette crânien et base du crâne.
- Structures péri-cérébrales : Sinus veineux, méninges, orbites.
- Vascularisation : Anomalies des vaisseaux intracr├óniens (si séquences angiographiques réalisées).
- Description des anomalies : Localisation, taille, signal, prise de contraste, effet de masse, œdème, etc.
- Conclusion : Synthèse des findings les plus importants et diagnostic(s) probable(s).
- Recommandations : Si nécessaire (suivi, autre examen).
Checklist pour un compte rendu IRM cérébrale optimal :
- Le motif de l’examen a-t-il été clairement adressé ?
- Toutes les séquences nécessaires ont-elles été analysées ?
- Les lésions ou anomalies sont-elles décrites de manière précise et complète ?
- Les diagnostics différentiels pertinents sont-ils évoqués ?
- La conclusion est-elle claire, concise et répond-elle à la question clinique ?
- Le compte rendu est-il exempt de fautes d’orthographe ou de grammaire ?
FAQ
Quelle est la différence entre une IRM 1.5T et 3T ?
L’IRM 3 Tesla (3T) utilise un champ magnétique deux fois plus puissant que l’IRM 1.5 Tesla (1.5T). Cela se traduit par un meilleur rapport signal/bruit, permettant d’obtenir des images de plus haute résolution spatiale et une meilleure caractérisation des lésions. Cependant, le 3T est plus sensible aux artefacts de susceptibilité magnétique.
Quand l’injection de gadolinium est-elle nécessaire pour une IRM cérébrale ?
L’injection de gadolinium est nécessaire pour évaluer la perméabilité de la barrière hémato-encéphalique. Elle est indiquée en cas de suspicion de tumeur, d’inflammation, d’infection, ou pour caractériser l’activité de lésions démyélinisantes comme celles de la sclérose en plaques.
Quels sont les principaux risques liés à l’IRM cérébrale ?
Les risques incluent la présence de corps étrangers métalliques ou d’implants incompatibles (pacemakers, clips anévrismaux ferromagnétiques) qui peuvent être déplacés ou dysfonctionnels. L’injection de gadolinium présente un risque rare de fibrose systémique néphrogénique chez les patients insuffisants rénaux.
Peut-on faire une IRM cérébrale chez une femme enceinte ?
L’IRM cérébrale est généralement considérée comme sûre pendant la grossesse, en particulier après le premier trimestre. Cependant, l’injection de produit de contraste à base de gadolinium est déconseillée tout au long de la grossesse, sauf en cas de bénéfice diagnostic majeur et après discussion multidisciplinaire.
Quels sont les artefacts les plus courants en IRM cérébrale et comment les gérer ?
Les artefacts courants incluent les artefacts de mouvement (dus à la respiration ou aux mouvements du patient), les artefacts de susceptibilité magnétique (présence de métal), et les artefacts de pulsation (liés au flux sanguin ou au LCR). Pour les gérer, on peut utiliser des séquences de compensation de mouvement, des techniques de suppression de signal ou des ajustements de paramètres d’acquisition.
L’IRM cérébrale peut-elle détecter toutes les formes de tumeurs cérébrales ?
L’IRM est la modalité la plus sensible pour la détection des tumeurs cérébrales, mais certaines petites lésions ou des lésions infiltrantes diffuses sans effet de masse peuvent être difficiles à visualiser. L’imagerie avancée (perfusion, spectroscopie) peut aider à caractériser davantage les tumeurs.
Quels sont les critères de qualité d’une IRM cérébrale ?
Une IRM cérébrale de qualité doit présenter une bonne résolution spatiale, un contraste optimal entre les différents tissus, un bon rapport signal/bruit et une absence d’artefacts majeurs. L’alignement correct des coupes par rapport aux structures anatomiques est également fondamental.
Glossaire
- T1 : Séquence IRM mettant en évidence l’anatomie et les tissus avec des temps de relaxation courts (graisse, contraste).
- T2 : Séquence IRM sensible à l’eau et aux lésions œdémateuses ou inflammatoires.
- FLAIR (Fluid-Attenuated Inversion Recovery) : Séquence T2 avec suppression du signal du liquide céphalo-rachidien.
- DWI (Diffusion-Weighted Imaging) : Séquence IRM sensible à la diffusion de l’eau, utile pour l’AVC ischémique aigu.
- ADC (Apparent Diffusion Coefficient) : Paramètre dérivé de la DWI, reflétant la mobilité des molécules d’eau.
- SWI (Susceptibility-Weighted Imaging) : Séquence sensible aux produits de dégradation du sang (hémosidérine) et aux calcifications.
- Gadolinium : Agent de contraste utilisé en IRM, améliorant la visualisation des lésions avec rupture de la barrière hémato-encéphalique.
- AVC (Accident Vasculaire Cérébral) : Lésion cérébrale due à une interruption de la circulation sanguine (ischémique) ou à une hémorragie (hémorragique).
- Leucoara├»ose : Lésions de la substance blanche cérébrale, souvent liées à l’├óge et à la microangiopathie.
- PACS (Picture Archiving and Communication System) : Système d’archivage et de communication des images médicales.
- RIS (Radiology Information System) : Système d’information radiologique pour la gestion des workflows.
- ALARA (As Low As Reasonably Achievable) : Principe de radioprotection visant à minimiser l’exposition aux rayonnements.
- SFR (Société Française de Radiologie) : Organisme national français de référence pour la radiologie.
- ESR (European Society of Radiology) : Société européenne de référence pour la radiologie.
- HAS (Haute Autorité de Santé) : Organisme public français d’évaluation et de recommandation en santé.
Conclusion
La maîtrise des protocoles IRM cérébrale est une compétence fondamentale pour tout professionnel de santé impliqué dans le diagnostic et la prise en charge des pathologies neurologiques. Cet article a détaillé les séquences essentielles, les indications cliniques, les pièges à éviter et l’importance de la qualité et de la sécurité des examens. L’intégration des connaissances techniques avec une approche clinique rigoureuse, complétée par l’utilisation d’outils numériques innovants, permet d’optimiser la performance diagnostique. En restant à jour sur les dernières avancées et en pratiquant régulièrement l’interprétation d’images, vous consoliderez votre expertise. Pour continuer à développer vos compétences et à maîtriser les subtilités des protocoles d’imagerie, nous vous invitons à visiter Diagnomi et à découvrir comment notre plateforme peut vous aider à affiner vos diagnostics. Améliorez votre raisonnement clinique et votre précision diagnostique dès aujourd’hui sur Diagnomi.
Vous avez trouvé cet article utile ?
Mettez ces connaissances en pratique sur nos cas cliniques interactifs et testez votre raisonnement.
